콜레시염은 위장관 질병 중 선도적 인 장소 중 하나를 차지합니다. 질병의 발달에서의 굴절 요소는 담즙 질환이다. 질병의 주요 증상은 고온, 오한, 오른쪽의 하이포디몬드의 중력, 벨기.
콘텐츠
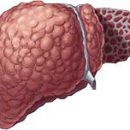
콜레 슈염 - 박테리아 장기, 바이러스 또는 기생 자연을 가짐으로써 발생하는 담낭의 염증성 질환.
콜레시염의 원인
 콜레신염은 여성이 가장 자주 고통받는 소화기 장기의 가장 흥미로운 질병 중 하나로 간주됩니다. 일반적으로 질병은 담관 질환의 배경에 대해 개발 중입니다.
콜레신염은 여성이 가장 자주 고통받는 소화기 장기의 가장 흥미로운 질병 중 하나로 간주됩니다. 일반적으로 질병은 담관 질환의 배경에 대해 개발 중입니다.
Predisposing 팩터는 다음과 같습니다
- 위장관의 질병
- 기생충의 존재 (Giardia, Askarid)
- 담낭과 간 부상
- 만성 감염 초점의 존재
- 면역 상태의 장애
- 빈번한 상수
- 불규칙 영양
- 빈번한 과식
- 앉아있는 라이프 스타일
- 임신
대부분의 경우 질병의 원인 제는 담즙 덕트의 대장에서 담낭으로 떨어지는 미생물 (장 젓가락, steptococci, enterococci, staphylococci)입니다. 이 질병의 출현과 발달은 위염 (위의 분비 활동), 담즙이 감소한 경우 (담배가 위반 된 담배가 위반), Dyskinesia (담낭 및 담즙 기관의 운동 활성 위반).NS.
담낭의 미생물 접촉은 장을 통해서뿐만 아니라 혈류 나 림프로도 발생할 수 있습니다.
질병의 기본 증상
질병의 본질에 의해 급성 및 만성 콜레 슈염이 구별됩니다.
만성 콜레시염은 다음과 같이 나누어졌습니다
- 계산음 (번잡 한 거품에 돌 형성)
- acalculse (암석 형성 없음)
담낭염의 염증 하에서, 돌의 형성은 만성 염증 과정으로 인해 발생하는 버블 담즙의 물리 화학적 특성의 변화를 나타냅니다.
질병의 급성 형태는 다음과 같습니다
- 대담한 요리의 수신 (2-4 시간의 원칙적으로)
- 물리적 하중
- 스트레스
질병의 첫 번째 증상은 오른쪽 hypochondrium의 영역에서 발생하고 빈곤 지역, 어깨 및 오른쪽 블레이드에 제공되는 통증입니다. 시간이 지남에 따라 고통이 더 강해지고 있습니다.
기타 증상 :
- 높은 체온 (최대 40 ° C의 경우)
- 오한
- 배꼽의 올빼미
- 맛의 심각성
- 트림
- 메스꺼움, 구토
- 황달
임상 혈액 검사는 백혈구 수를 나타냅니다. 급성 콜레 슈염의 공격은 며칠 동안 계속 될 수 있으므로 첫 번째 증상이 나타나면 의사에게 즉시 전환하는 것이 좋습니다. 전문가가 도착하기 전에 의약품을 만들거나 난방 식물을 사용할 수 없으며, 그렇지 않으면 심각한 합병증이 가능합니다.
대부분 자주, 질병의 만성 형태는 급성 후 발전합니다. 종종 질병은 위장관의 다른 질병의 배경에 대해 진행됩니다.
질병의 만성 형태로, 그것은 관찰된다 :
- 오른쪽 hypochondrium의 둔한 통증 (기름진 음식을 먹은 후 발생)
- 위 위집에서 중력의 느낌
- 입안의 쓴맛의 감각
- 배꼽의 올빼미
- 메스꺼움
- 트림
- 변비
만성 콜레시염에서는 장용성 부전, 생강 질병의 악화, 만성 장병의 악화 개발을 유도하는 소화 및 지방의 흡입이 발생합니다.
콜레시염 치료
 콜레신염의 치료는 환자의 상태를 촉진시키는 약물의 사용으로 시작하여 불타는 거품에서 적절한 효과를 발견하거나 돌을 발견했다면 환자가 수술을 준비합니다.
콜레신염의 치료는 환자의 상태를 촉진시키는 약물의 사용으로 시작하여 불타는 거품에서 적절한 효과를 발견하거나 돌을 발견했다면 환자가 수술을 준비합니다.
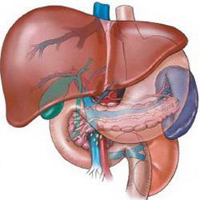
콜레 슈염 치료는 필요한 설문 조사 후에 만 규정됩니다. 다음 연구 방법은 담낭의 염증을 진단하는 데 사용됩니다
- 일반 혈액 분석
- 혈액 화학
- 십이지장의 분석
- 복부 초음파
- 콜레시 톡토 그래피
- 온도계
- fibrogastroduodenography
- 진단 복강경
- 단층 촬영 및 기타.
질병의 급성 형태로, 그것은 다음과 같습니다
- 살균 치료를 수행합니다
- 위장의 분비를 압도하는 약물의 사용
- 항생제와 진통제의 사용
- 굶주림
- 침대 정권
질병의 만성 형태로, 할당 :
- 다이어트 준수 (지방 음식 완전히 제외)
- 미네랄 워터 소비
- 넓은 스펙트럼 및 반도체의 항생제 (악화시)
- 콜레러 성 수단 (그들은 담즙의 분비를 자극)
- 담낭의 톤을 증가시키는 도구
- 비타민 복합체 (그룹 B), 아스코르브 산, 필수, Carsil
콜레신염 (만성)의 치료는 의사의 통제하에 있어야하며,이 질병을 앓고있는 모든 환자는 일년에 2 번 예방 검사를 수행해야합니다.